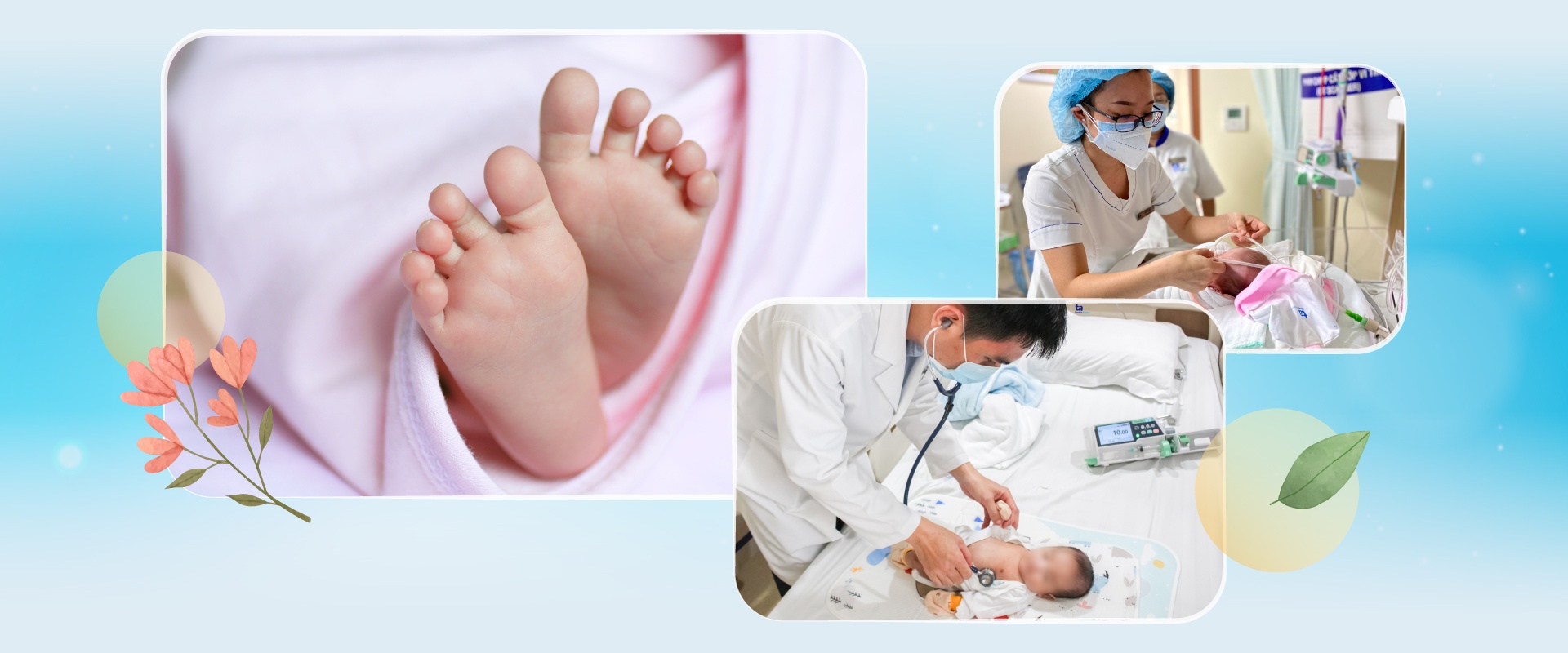
Tại Trung tâm Sơ sinh Bệnh viện Đa khoa (BVĐK) Tâm Anh TP.HCM, TS.BS Đỗ Hữu Thiều Chương - Phó giám đốc Trung tâm Sơ sinh - đã đồng hành, theo dõi và chăm sóc nhiều trẻ sơ sinh có bệnh lý nặng và phức tạp, nhất là những bé sinh cực non. Trong đó, có bé sinh non đi kèm tình trạng bệnh lý thủng ruột tự phát của sản phụ Trần Thị Thiên Trang (quận Tân Bình, TP.HCM).
“Em bé non tháng vừa sinh ra đã suy hô hấp phải can thiệp thở máy không xâm lấn, lại kèm theo tình trạng thủng ruột. Thông thường trên thế giới, những ca bệnh tương tự có tỷ lệ tử vong gần 50% và rất hiếm gặp, số lượng báo cáo trên y văn chưa đến 100 ca”, bác sĩ Chương cho biết.
Vốn có tiền sử sảy thai con đầu lòng, khi biết mang thai bé thứ hai, chị Trần Thị Thiên Trang quyết định đến Trung tâm Sản Phụ khoa BVĐK Tâm Anh TP.HCM để thăm khám và theo dõi thai kỳ.
“Trung tâm Sản Phụ khoa và Trung tâm Sơ sinh của BVĐK Tâm Anh từng phối hợp đỡ sinh và nuôi sống trẻ sinh cực non ở tuần thai 25, nhiều lần cứu chữa trẻ non tháng bị dị tật bẩm sinh phức tạp nên người quen tin tưởng, giới thiệu tôi đến đây theo dõi thai kỳ, chuẩn bị hành trình sinh nở”, chị Trang cho biết.
Sản phụ có nhiều u xơ tử cung, những khối u lớn khiến nguy cơ sảy thai tăng lên. Khoảng tuần thai thứ 16, các bác sĩ tiến hành đặt dụng cụ Pessary nâng đỡ tử cung khi phát hiện chị gặp tình trạng hở eo tử cung dọa sinh non. Sau khi can thiệp, thai nhi được nuôi dưỡng an toàn trong bụng mẹ thêm 52 ngày.
"Đây là khoảng thời gian được các bác sĩ Sản khoa và Sơ sinh quý hơn vàng”, ThS.BS Ngô Thị Bình Lụa - Trung tâm Sản Phụ khoa BVĐK Tâm Anh, bác sĩ trực tiếp chăm sóc thai kỳ cho chị Trang - chia sẻ.
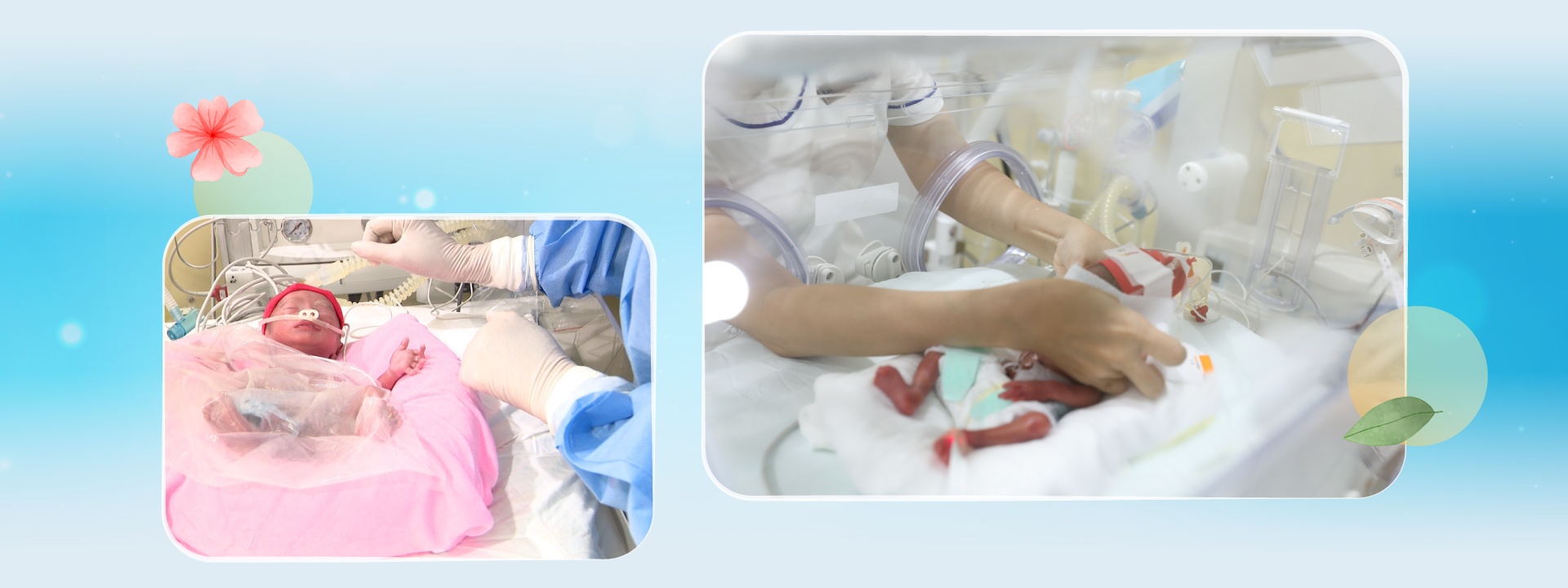
Tuy nhiên, cơn đau chuyển dạ ập đến thời điểm con trai chị mới tròn 29 tuần tuổi. Bé trai lọt lòng bằng phương pháp sinh thường, vỏn vẹn 1,3 kg, nằm gọn trong bàn tay mẹ.
“Trải qua chuỗi ngày ngắm con từ xa, nhìn con được nuôi ăn tĩnh mạch… tôi không thể quên sự chăm sóc của toàn bộ đội ngũ bác sĩ, điều dưỡng tại Tâm Anh. Bác sĩ Chương đã đồng hành từng phút để theo dõi chỉ số sinh tồn của con, các điều dưỡng túc trực cùng tôi để chỉ dẫn ẵm bồng, hút và trữ sữa...”, người mẹ trẻ xúc động.
TS.BS Đỗ Hữu Thiều Chương cho biết, ngay khi tiếp nhận ca bệnh, Trung tâm Sản Phụ khoa đã thông báo có thai phụ gặp nguy cơ sinh non để Trung tâm Sơ sinh có sự chuẩn bị tốt nhất. Khi thai phụ chuyển dạ ở tuần thai 29, đội ngũ y bác sĩ Sơ sinh xác định bé có nguy cơ suy hô hấp sau sinh - một trong những vấn đề nguy hiểm mà trẻ sinh non thường gặp. Ngay lập tức, đội ngũ y bác sĩ chuẩn bị quy trình kỹ lưỡng để tiếp nhận.
Khi cổ tử cung của sản phụ mở 2 phân, bác sĩ khẩn cấp đặt thuốc giữ thai, dùng corticosteroids trước sinh và truyền MgSO4. Nhưng chỉ vài giờ sau, cổ tử cung mở trọn. Trung tâm Sản Phụ khoa phối hợp với Trung tâm Sơ sinh lên kế hoạch đón bé sinh non.

“Đúng như nhận định của chúng tôi, em bé vừa sinh ra đã có biểu hiện suy hô hấp. Ê-kíp lập tức cho bé thở máy không xâm lấn, đồng thời bơm surfactant sớm ngay sau sinh để điều trị bệnh màng trong. Ngoài bơm surfactant, chúng tôi cho bé thở rung tần số cao không xâm lấn. Đây là kỹ thuật gần như hiện đại nhất hiện nay về hỗ trợ hô hấp cho trẻ sơ sinh. Với các bé sinh non, chúng tôi hướng tới can thiệp chuyên sâu nhưng nhẹ nhàng, ít gây tổn thương phổi do máy thở”, bác sĩ Chương cho biết.
Theo bác sĩ Chương, thế mạnh của Trung tâm Sơ sinh BVĐK Tâm Anh TP.HCM là hệ thống máy thở cao cấp Babylog VN600 của Drager thế hệ mới - thiết bị hỗ trợ hô hấp hiệu quả cho trẻ sơ sinh, đặc biệt sinh cực non. Hệ thống máy hiện đại cung cấp nhiều chế độ thở, đặc biệt có thể thở rung tần số cao an toàn cho bé.
“Xu hướng điều trị trẻ sơ sinh trên thế giới hiện nay là hạn chế xâm lấn. Với trẻ sơ sinh, hỗ trợ thở xâm lấn tức là đặt ống vào khí quản, như vậy sẽ tăng nguy cơ viêm phổi và tổn thương phổi do thở máy. Đó là lý do chúng tôi cho bé thở CPAP không xâm lấn ngay phút đầu sau sinh, giúp phổi không bị xẹp. Trước đây, kỹ thuật thở rung tần số cao chỉ áp dụng xâm lấn qua nội khí quản và dành cho những người tổn thương phổi rất nặng. Nhưng hiện nay, chúng tôi vẫn có thể áp dụng phương pháp này qua hệ thống không xâm lấn nhờ có trang thiết bị, máy móc hiện đại hàng đầu thế giới”, bác sĩ nói thêm.
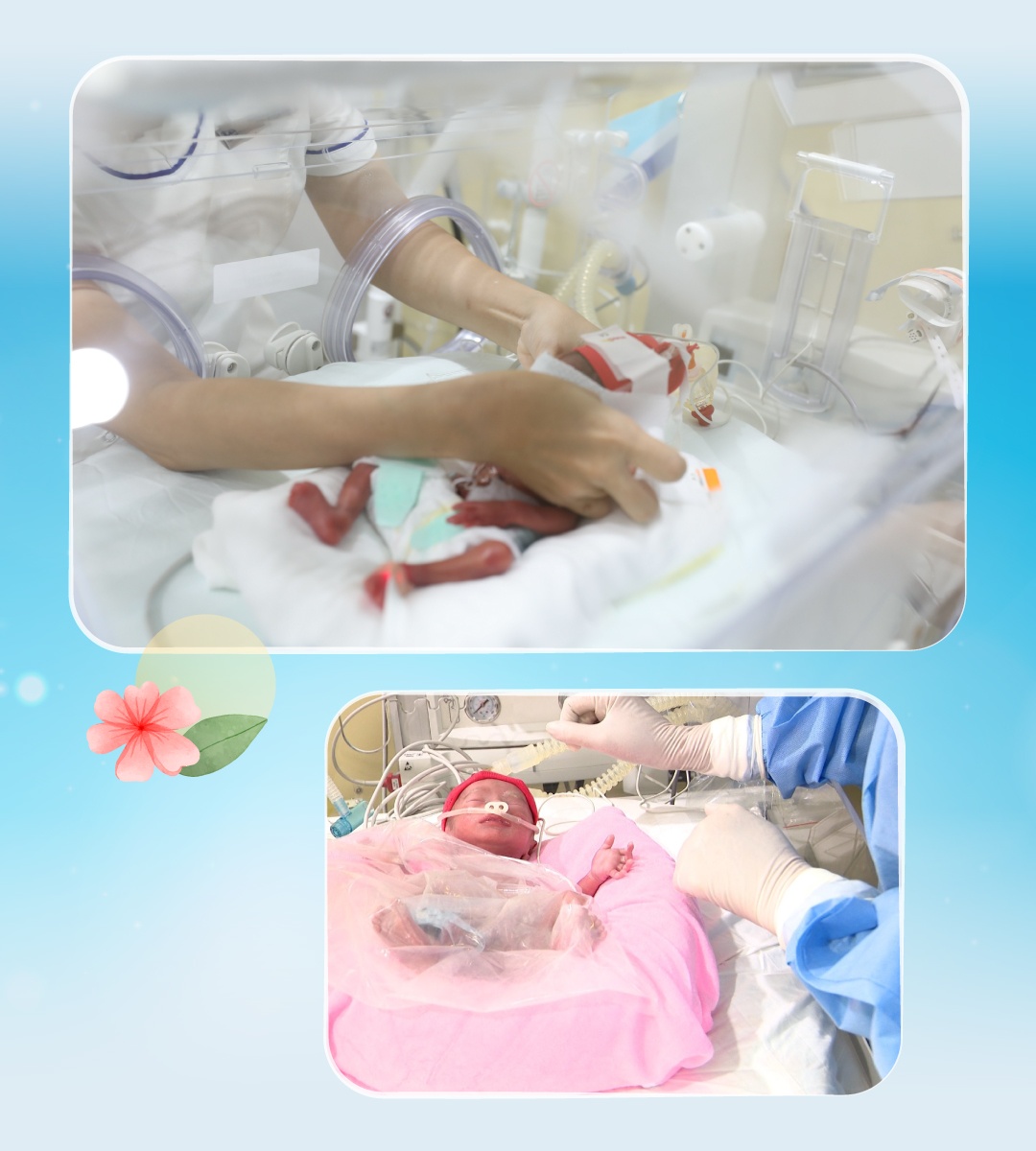
Trung tâm Sơ sinh BVĐK Tâm Anh TP.HCM áp dụng thành công nhiều kỹ thuật khó để nuôi dưỡng trẻ non tháng, chào đời sớm từ 25 tuần. Với trường hợp trẻ sinh non 29 tuần, trong những ngày đầu, dinh dưỡng được cung cấp chủ yếu qua đường tĩnh mạch do bé chưa thể bú sữa, các cơ quan tiêu hóa chưa hoàn thiện. Các bác sĩ chỉ định việc nuôi ăn tĩnh mạch với lượng dinh dưỡng được tính toán cẩn thận và truyền liên tục vào cơ thể 24/24 giờ.
Dinh dưỡng qua đường tiêu hoá với lượng sữa tối thiểu cũng được bắt đầu sớm để khởi động chức năng của ruột cho bé. Sau 3-5 ngày, lượng sữa sẽ được tăng dần, phối hợp với nuôi ăn tĩnh mạch nhằm đảm bảo nhu cầu dinh dưỡng và năng lượng cho bé.
Với trường hợp bệnh nhi nặng 1,3 kg, việc đặt catheter tĩnh mạch trung ương từ ngoại biên để nuôi ăn không đơn giản. Bệnh viện cần có các trang bị chuyên dụng hỗ trợ, cùng đội ngũ bác sĩ, điều dưỡng chuyên môn cao.
“Tại Tâm Anh, chúng tôi có quy trình nuôi ăn kỹ lưỡng với sự hỗ trợ của nhiều máy móc hiện đại. Bên cạnh đó, các thành phần dinh dưỡng và vi chất nuôi ăn đường tĩnh mạch được pha chế trong buồng pha dịch áp lực dương vô trùng tại Trung tâm Sơ sinh. Các dược sĩ pha thuốc của khoa Dược sẽ cân đo, tính toán theo công thức do bác sĩ sơ sinh đưa ra, đảm bảo phù hợp nhu cầu mỗi trẻ”, bác sĩ Chương nói thêm.
Cũng theo Phó giám đốc Trung tâm Sơ sinh, dù trẻ phải nuôi ăn tĩnh mạch, các bác sĩ luôn hướng tới khởi động và phục hồi chức năng ruột để hỗ trợ trẻ tiêu hoá sữa hoàn toàn trong thời gian sớm nhất. Bởi nuôi ăn tĩnh mạch kéo dài làm tăng nguy cơ nhiễm trùng, tổn thương chức năng gan của bé.
Bình yên đến ngày thứ 7 sau sinh, con trai chị Trần Thị Thiên Trang bước vào cuộc chiến mới để giành sự sống.
“Tôi nhớ như in buổi sáng ngày 19/5, khi bác sĩ và điều dưỡng đi thăm khám, họ phát hiện bìu của bé bị sưng và tím. Lúc ấy, tôi như suy sụp khi được thông báo con phải tiến hành mổ gấp vì bị thủng ruột. Tôi bỏ luôn ở cữ, chạy lên phòng bệnh của con túc trực”, chị Trang hồi tưởng.
Khi thấy dấu hiệu bìu bé sưng và đổi màu tím, các chuyên gia tại BVĐK Tâm Anh TP.HCM tiến hành hội chẩn, đưa ra nhận định ban đầu là bé có thể mắc bệnh lý tại chỗ liên quan đến tinh hoàn (xoắn tinh hoàn, thoát vị bẹn nghẹt hoặc có cục máu đông). Ngoài ra, đây cũng có thể là dấu hiệu dịch từ ổ bụng chảy xuống bìu, cảnh báo bệnh lý ngoại khoa cần can thiệp khẩn.
“Tại Tâm Anh, bất kỳ biểu hiện nào của bệnh nhi cũng được theo dõi cẩn trọng”, bác sĩ Chương cho biết.
  |
Từ biểu hiện bên ngoài, em bé được chỉ định siêu âm và chụp X-quang bụng ngay tại giường. Các bác sĩ siêu âm phát hiện dịch trong ổ bụng lan xuống dưới, gây phù nề bìu. Đồng thời, X-quang bụng cho thấy có hơi tự do trong ổ bụng, phù hợp với bệnh cảnh thủng ruột.
Dù bị thủng ruột, ca bệnh này lại khác biệt khi không có tình trạng viêm phúc mạc rõ ràng. Bìu sưng và đổi màu tím nhưng bụng của bé lại mềm, chưa căng chướng, không có dấu hiệu thành bụng của viêm phúc mạc. Từ biểu hiện này, các chuyên gia tại Tâm Anh nhận định bé bị thủng ruột tự phát sau sinh.
Hiện nay, thủng ruột tự phát có thể gây nhầm lẫn với viêm ruột hoại tử sơ sinh - bệnh cảnh gặp ở những nơi chăm sóc sơ sinh tuyến cuối, biểu hiện viêm hoại tử sinh hơi rải rác trên thành ruột với biến chứng nặng là thủng ruột.
Thủng ruột tự phát ở trẻ sơ sinh hoàn toàn khác với viêm ruột hoại tử bởi đặc điểm khởi phát sớm trong tuần đầu và không có tình trạng viêm hoại tử nhiều nơi trên thành ruột. Ruột bé chỉ thủng một lỗ duy nhất và đa số nằm ở vị trí đoạn cuối hồi tràng, cách manh tràng khoảng 5-10 cm. Tỷ lệ mắc bệnh rất thấp, chỉ khoảng 1% trong nhóm trẻ sinh rất non. Báo cáo mô tả về các ca thủng ruột tự phát ở trẻ sinh non trong y văn toàn thế giới không nhiều, chưa đến 100 ca.

Ngay sau khi nhận định đây là bệnh lý ngoại khoa cần can thiệp khẩn, các bác sĩ tại BVĐK Tâm Anh hội chẩn với TS.BS Trần Thành Trí và ca mổ được tiến hành chỉ vài giờ sau khi có chẩn đoán.
Lúc này, ê-kíp đối mặt với hai lựa chọn: Dùng phương pháp mổ hở làm hậu môn nhân tạo hoặc đặt ống dẫn lưu ổ bụng để vết thương trong ruột tự lành. Tuy nhiên ở phương pháp thứ hai, bệnh nhi có thể đối mặt nhiều vấn đề như thời gian lành kéo dài, trẻ dễ bị nhiễm trùng, nhiễm độc, ruột có thể dính hoặc hẹp, đồng nghĩa trì hoãn thời gian nuôi ăn qua đường tiêu hoá. Việc nuôi ăn tĩnh mạch kéo dài khiến nguy cơ nhiễm trùng và tổn thương chức năng gan của bé tăng lên. Do đó, để bé có thể ăn sữa sớm, hồi phục nhanh hơn, bệnh viện chọn phương pháp phẫu thuật làm hậu môn tạm.
Theo bác sĩ Chương, em bé vừa sinh ra đã suy hô hấp, phải can thiệp trợ thở, kèm theo tình trạng thủng ruột thì tiên lượng tử vong gần 50%. Do đó, chỉ 4 giờ sau khi phát hiện tình trạng thủng ruột, bé được đưa lên bàn mổ.
“Chính sự phối hợp nhịp nhàng và chuyên nghiệp của các bác sĩ, điều dưỡng Trung tâm Sơ sinh đã tạo nên kỳ tích trong chẩn đoán sớm và can thiệp khẩn”, vị chuyên gia khẳng định.
Với trẻ sơ sinh non tháng, khi quyết định mổ hở, các bác sĩ phải giải bài toán gây mê cho trẻ rất nhẹ cân (<1,5 kg). Do các cơ quan phát triển chưa hoàn thiện nên trong quá trình mổ, trẻ dễ bị suy hô hấp và nhiều vấn đề khó khăn như lựa chọn thuốc, liều lượng, giữ thân nhiệt ổn định trong suốt quá trình phẫu thuật… Ê-kíp đã huy động chuyên gia gây mê ngoại nhi, chuyên về sơ sinh non tháng để tiến hành gây mê đúng quy trình.
“Mở ổ bụng, chúng tôi phát hiện dịch tiêu hoá vừa thoát ra qua lỗ thủng và không gây tác hại lớn, thậm chí không tạo phản ứng viêm phúc mạc đáng kể. Tức là thời gian từ lúc phát hiện tình trạng thủng ruột đến khi xử lý cực ngắn. Đây là yếu tố lớn quyết định sự thành công của ca mổ”, bác sĩ Chương cho biết.
Sau mổ một ngày, bệnh nhi được rút ống nội khí quản, hồi sức hậu phẫu và điều trị tích cực với kháng sinh đặc hiệu liều cao, nuôi ăn tĩnh mạch với dinh dưỡng và năng lượng cao. Bé được tập ăn qua đường tiêu hoá sau mổ 5 ngày và ăn sữa hoàn toàn vào ngày 8/6, không cần truyền thêm dinh dưỡng bổ sung qua đường tĩnh mạch. Sau gần 2 tháng điều trị tại Trung tâm Sơ sinh, cân nặng của bé đạt 2,3 kg và được xuất viện về nhà, trước khi bước vào cuộc phẫu thuật đóng hậu môn nhân tạo.
Khi sắp được 40 tuần tuổi hiệu chỉnh (tức là gần đến ngày dự sinh), bé phát triển bình thường với cân nặng hơn 3 kg và được tiến hành mổ đóng hậu môn nhân tạo vào 25/7. Tình trạng bé ổn định sau mổ lần hai, đi tiêu phân vàng tốt qua hậu môn thật và được xuất viện vài ngày sau đó.
  |
Nhìn lại hành trình cứu sống bé sơ sinh non tháng thủng ruột tự phát, bác sĩ Chương nhận định yếu tố giúp đội ngũ Tâm Anh nhận diện chính xác bệnh cảnh chính là sự hỗ trợ của hệ thống thiết bị y khoa tiên tiến tại chỗ. Theo bác sĩ, khoa Chẩn đoán hình ảnh của bệnh viện được trang bị máy móc tiên tiến, phục vụ bệnh nhi ngay tại giường từ siêu âm đến chụp X-quang bụng.
Hơn thế, bệnh viện còn đầu tư máy móc hiện đại, đáp ứng điều trị các bệnh lý phức tạp như thở khí Nitric oxide (NO) giúp cải thiện lưu lượng máu phổi, tăng trao đổi khí, tăng oxy hóa máu ở trẻ cao áp phổi; hệ thống ECMO oxy hóa máu bằng màng ngoài cơ thể… Hệ thống chăm sóc và hồi sức trẻ sơ sinh với Neopuff hỗ trợ hô hấp, lồng ấp giữ ấm (incubator) và giường sưởi (radiant warmer), giúp duy trì nhiệt độ cơ thể ổn định cho trẻ sinh non và cực non.
Với chế độ chăm sóc đặc biệt được thiết kế phù hợp theo thể trạng từng trẻ, các bác sĩ Trung tâm Sơ sinh áp dụng cùng lúc các phương pháp chăm sóc hiện đại song song với trang thiết bị đặc biệt dành cho trẻ sơ sinh. Bên cạnh đó, chế độ ánh sáng, tiếng ồn, nhiễm khuẩn… được kiểm soát nghiêm ngặt. Nhờ đó, sức khỏe của bé liên tục được cải thiện mỗi ngày.
Chăm sóc, điều trị trẻ sinh non và cực non luôn là thách thức lớn trong lĩnh vực hồi sức sơ sinh vì tỷ lệ biến chứng và tử vong cao, nguy cơ mắc bệnh lý hô hấp, nhiễm khuẩn lớn, đe dọa tính mạng. Để một em bé sơ sinh 1,3 kg đạt cân nặng 3 kg sau khoảng 2 tháng nuôi dưỡng, bệnh viện không chỉ cần đến các trang thiết bị hiện đại, phác đồ nuôi dưỡng đặc biệt, mà quan trọng hơn là đội ngũ bác sĩ, điều dưỡng giàu chuyên môn, tâm huyết với người bệnh.
“Sự phối hợp nhịp nhàng và chuyên nghiệp giữa các chuyên khoa, giữa các bác sĩ và điều dưỡng đã giúp chúng tôi phát hiện bệnh lý ở trẻ sớm nhất có thể, từ đó đạt hiệu quả tối ưu trong điều trị, xa hơn là tạo môi trường chăm sóc lý tưởng để bé hồi phục trong thời gian ngắn”, bác sĩ Chương khẳng định.
  |
Nỗi vất vả khi chăm sóc một em bé non tháng trong khi cơ thể vẫn chưa hồi phục hẳn sau sinh dường như đã được bù đắp trọn vẹn khi chị Trang ẵm con trai trên tay.
“Giây phút cùng con đối mặt cửa tử, tôi từng tuyệt vọng nghĩ rằng có lẽ khi phòng mổ đóng lại, tôi vĩnh viễn không thể gặp lại con. Nhưng các bác sĩ tại BVĐK Tâm Anh đã vững vàng đưa chúng tôi đi qua từng ranh giới sinh tử. Nhìn con vượt qua từng thời khắc trên bàn mổ, tôi không còn thấy sợ hãi và tin tưởng hơn vào các y bác sĩ tại bệnh viện. Đón con yêu về nhà, tôi biết dù khởi đầu nhiều thử thách, tương lai của con sẽ tươi sáng hơn, vì cậu nhóc là em bé mạnh mẽ”, chị Trang xúc động.
Hệ thống BVĐK Tâm Anh đồng hành cùng Zing News thực hiện tuyến nội dung "Vì sức khỏe cộng đồng" mang đến cho bạn đọc cái nhìn toàn cảnh về sức khỏe của người Việt. Hệ thống BVĐK Tâm Anh là một trong những bệnh viện chất lượng cao tại Việt Nam, thực hiện thăm khám, điều trị và chăm sóc sức khỏe cho hàng triệu khách hàng, quy tụ đội ngũ chuyên gia, bác sĩ hàng đầu cả nước.
Độc giả có nhu cầu tư vấn, khám chữa bệnh có thể liên hệ qua website, fanpage, hoặc đến trực tiếp hệ thống BVĐK Tâm Anh tại Hà Nội (108 Hoàng Như Tiếp, phường Bồ Đề, quận Long Biên; hotline: 18006858) và TP.HCM (2B Phổ Quang, phường 2, quận Tân Bình; hotline: 02871026789).