Câu hỏi thường xuyên được đặt ra sau mỗi sự kiện: Có thể phân biệt được nguyên nhân tử vong là do vaccine hay do thực hành tiêm chủng hoặc do trùng hợp ngẫu nhiên với các nguyên nhân gây tử vong khác? Nhằm có thêm thông tin góp phần lý giải về nguyên nhân tử vong của trẻ nhỏ dưới một tuổi, bài viết này nói về một hội chứng được ghi nhận phổ biến trong y văn có tên "Hội chứng đột tử trẻ nhỏ” (Sudden Infant Death Syndrome - SIDS).
Đột tử không rõ nguyên nhân tập trung bốn tháng đầu đời
Trước hết cần hiểu rằng một đứa trẻ đẻ sống tới khi được 12 tháng tuổi là cả một chặng đường “nguy nan” với nhiều nguy cơ tiểm ẩn mắc bệnh và tử vong. Số liệu của Hoa Kỳ, 1990-2006 cho thấy tỉ suất tử vong không mong đợi trên 100.000 trẻ đẻ sống có thể lên tới 160 (0,16/1000 trẻ). Có ít nhất ba nhóm nguyên nhân cho tử vong đột ngột của trẻ em, trong đó hội chứng đột tử trẻ nhỏ chiếm hàng đầu (Hình 1).
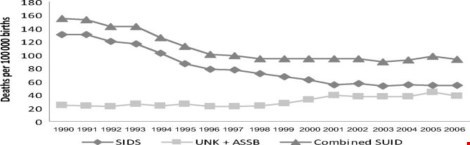 |
| SIDS: Hội chứng đột tử trẻ sơ sinh, UNK: Chết không rõ hoặc không xác định được nguyên nhân, ASSB: Chết ngạt tình cờ trên giường.SUID: Tử vong ở trẻ em đột ngột không mong đợi. Hình 1: Chiều hướng của SIDS và tử vong trẻ em do nguyên nhân khác ở Hoa Kỳ, 1990-2006. |
Hội chứng đột tử trẻ nhỏ SIDS được định nghĩa là một trẻ dưới một tuổi tử vong không tìm ra nguyên nhân sau khi đã điều tra toàn diện các nguyên nhân bao gồm điều tra thực địa, điều tra tiền sử lâm sàng và khám nghiệm tử thi.
Nguy cơ cao của hội chứng này được cho là rơi vào các tháng đầu tiên sau sinh. Tại Hoa Kỳ tỉ lệ tử vong do SIDS trong vòng bốn tháng đầu đời chiếm tới 72% tổng số tử vong đột ngột ở trẻ đẻ sống dưới một tuổi (Hình 2). Đây cũng chính là lứa tuổi trẻ nhận được nhiều mũi tiêm dự phòng bắt buộc như bại liệt, viêm gan B, lao, bạch hầu, ho gà, uốn ván, viêm phổi do HiB, tiêu chảy do Rota vi rút…
Mặc dù không tìm được nguy nhân cụ thể, các nhà khoa học cho rằng hội chứng này được gây ra do đa yếu tố hay đa nguyên nhân, có tính chất tương tác phối hợp. Sau đây là một vài giả thuyết được biết đến; (1) Sự trì hoãn hoặc phát triển bất thường của các tế bào não có vai trò điều hòa hệ tim mạch và hô hấp. Người ta đã khám nghiệm bộ não của những trẻ tử vong và tìm thấy một số bất thường của tế bào não có chức năng điều hòa nhịp tim, nhịp thở, huyết áp. Giả thuyết này đã được nghiên cứu khá nhiều trong thập niên 90's của thế kỷ 20. Chính tiến triển âm thầm mang tính vi thể trong sự trưởng thành của các tế bào thần kinh có chức năng điều hòa hoạt động sống này đã dẫn đến việc tử vong không đoán trước được. (2) Tư thế ngủ. Khi trẻ nằm ngủ, mặt có thể úp xuống và việc hạn chế đường thở là một nguyên nhân gây thiếu ôxy trong quá trình ngủ, thậm chí tắc đường thở trong lúc ngủ. Đặc biệt là tư thế nằm sấp và nằm nghiêng - sấp có nguy cơ cao. (3) Tăng thân nhiệt. Việc quấn quá nhiều áo cho bé có thể gây nên một hiện tượng tăng thân nhiệt nhanh gây nên tăng nhịp chuyển hóa và dẫn đến mất kiểm soát nhịp thở.
 |
|
Hình 2: Phân bố tỉ lệ SIDS theo tháng tuổi ở Hoa Kỳ, 2004-2006. |
Tiêm vaccine viêm gan B liều sơ sinh đã từng bị nghi ngờ gây ra nhiều cái chết cho trẻ em ở Hoa Kỳ những năm 90 của thế kỷ trước. Cụ thể, từ tháng 1-1991 tới 10-1998 có 18 trẻ em tử vong sau khi tiêm vaccine ngừa viêm gan B liều sơ sinh trong tổng số 1.771 ca phản ứng nghiêm trọng sau tiêm. Phân tích chi tiết nguyên nhân tử vong cho thấy có tới 12 (chiếm 67%) trường hợp chết do hội chứng SIDS, ba trường hợp do nhiễm trùng cấp tính, một trường hợp do xuất huyết não trong, một trường hợp ngạt thở, còn lại một trường hợp do tim bẩm sinh. Như vậy, hội chứng đột tử trẻ nhỏ rất có thể là "thủ phạm chính" gây tử vong chứ không phải là do tiêm vaccine viêm gan B ở Hoa Kỳ trong giai đoạn này.
Không có dấu hiệu cảnh báo trước
Từ phân tích các trường hợp hội chứng SIDS, một số đặc điểm đã được đưa ra: Hội chứng này không có dấu hiệu cảnh báo trước nên rất khó phán đoán và dự phòng; hội chứng không thuộc nguyên nhân nhiễm khuẩn và cũng không phải do di truyền. Dưới ngóc nhìn của dịch tễ học đây là một hội chứng có đa nguyên nhân, có tính đan xen phức tạp. Nhằm bóc tách các yếu tố nguy cơ, nhiều nghiên cứu dịch tễ đã đưa ra các yếu tố có thể can thiệp được nhằm giảm tỉ lệ tử vong do SIDS gây ra. Theo đó nguyên nhân gồm hai nhóm chính: (1) nhóm không thể hoặc rất khó can thiệp, gồm giới tính, chủng tộc, tập tục văn hóa chăm sóc trẻ. (2) nhóm có thể can thiệp, gồm tư thế nằm, khói thuốc, ngủ chung giường với trẻ, quấn tã, khăn quá chặt.
Từ các nghiên cứu tìm hiểu nguyên nhân của hội chứng này, Hiệp hội Nhi khoa Hoa Kỳ (AAP) đã đưa ra các khuyến cáo nhằm làm giảm tỉ lệ tử vong. Tư thế ngủ được cho là có thể thay đổi tình hình. Mục tiêu là tăng tỉ lệ cho trẻ ngủ tư thế nằm ngửa, trên nền giường hoặc cũi cứng, phẳng thay vì cho trẻ năm sấp hoặc nằm nghiêng. Các nghiên cứu tâm lý cha mẹ cũng chỉ ra rằng quan niệm của cha mẹ cho rằng trẻ nằm sấp ngủ ngon hơn và ít thức giấc hơn. Rất tiếc, việc thức giấc của trẻ là một phản xạ có lợi đặc biệt trong những tháng đầu đời. Do đó, các chiến dịch y tế cộng đồng nhằm can thiệp vào yếu tố tư thế nằm ngủ của trẻ đã được thực hiện ở nhiều nước trên thế giới. Kết quả là ở Mỹ từ năm 1992 đến 2001, tỉ lệ tử vong đột ngột giảm từ 120/100.000 xuống 56/100.000 trẻ đẻ sống. Rõ ràng, trong đa yếu tố nguyên nhân của hội chứng này thì tư thế nằm là một yếu tố độc lập góp phần gây ra tử vong ở trẻ. Tuy nhiên, tiếp tục theo dõi xu hướng giảm này trong giai đoạn 2001-2006, tỉ lệ tử vong không có xu hướng giảm nữa, những nguyên nhân khác đã được khảo sát và coi là nguyên nhân nổi trội hơn.
Một số lời khuyên mà Hiệp hội Nhi khoa Hoa Kỳ - AAP đưa ra năm 2013 và được phê chuẩn bởi Trung tâm Kiểm soát bệnh tật Hoa Kỳ như sau: Những ngày đầu sau sinh nên cho trẻ nằm ngửa. Khi trẻ đã biết lật từ nằm ngửa sang nằm sấp và ngược lại thì có thể để cho trẻ tự chọn tư thế yêu thích; nằm trên nền giường hoặc cũi cứng, phẳng, không có phần cứng lồi lõm; ga trải giường mỏng mềm và gọn gàng (không quá rộng so với cũi và giường); không dùng chăn mềm dày và gối mềm để lót cho trẻ; tránh phủ chăn, quấn tã quá nhiều; lúc trẻ ngủ nên cho ngậm núm vú giả; nhớ nguyên tắc: ngủ chung phòng chứ không ngủ chung giường với trẻ (mẹ có thể nằm ở một giường khác tách khỏi giường/cũi của con nhưng ở gần và có thể sờ hoặc với tới con lúc cần); nuôi con bằng sữa mẹ; tiêm vaccine được chứng minh là một yếu tố bảo vệ đối với hội chứng đột tử trẻ em. Một nghiên cứu của Vennemann và cộng sự đã chỉ ra rằng tiêm vaccine cho trẻ những tháng đầu đời sẽ giảm tỉ lệ tử vong xuống 50%.
Ở Việt Nam do thực trạng đời sống kinh tế-xã hội còn nhiều khó khăn, nhiều phong tục tập quán nuôi dưỡng trẻ nhỏ rất lạc hậu nên tình trạng tử vong đột ngột, không giải thích nổi ở trẻ nhỏ, đặc biệt ở trẻ sơ sinh còn khá phổ biến. Theo thống kê của Bộ Y tế hằng năm nước ta có khoảng 27.000 trẻ nhỏ tử vong tự nhiên (tỉ lệ tử vong khoảng 18/1.000 trẻ đẻ sống). Như vậy mỗi ngày có khoảng 75 trẻ sơ sinh và trẻ nhỏ tử vong đột ngột do nhiều nguyên nhân khác nhau, tập trung chủ yếu ở những tháng đầu đời. Y văn trên thế giới đã ghi nhận các ca trẻ chết mà không tìm được nguyên nhân rõ ràng.
Trong bối cảnh có một số ca tử vong ở trẻ em sau tiêm vaccine ở nước ta thì việc tìm hiểu về các nguyên nhân gây tử vong mà không liên quan tới tiêm chủng là điều cần thiết để nhân viên y tế, các bậc cha mẹ và những người quan tâm có cái nhìn khoa học và bình tĩnh hơn. Không thể vì thiếu hiểu biết mà mất lòng tin, ảnh hưởng tới hoạt động tiêm chủng dự phòng bệnh truyền nhiễm nguy hiểm cho con em mình.