“Nếu sau mổ, bệnh nhân bị nhiễm trùng, chúng tôi vẫn có cách chữa được. Còn hiện tại, nếu tuân thủ quy trình vệ sinh thông thường, có thể bệnh nhân đã tử vong trong lúc bác sĩ đi rửa tay. Chúng tôi chỉ nghĩ, cứu sống bệnh nhân trước rồi tính tiếp” - bác sĩ Phạm Thanh Việt, Trưởng phòng Kế hoạch Tổng hợp, Bệnh viện Chợ Rẫy (TP.HCM) chia sẻ.
Ca mổ khẩn đêm giao thừa
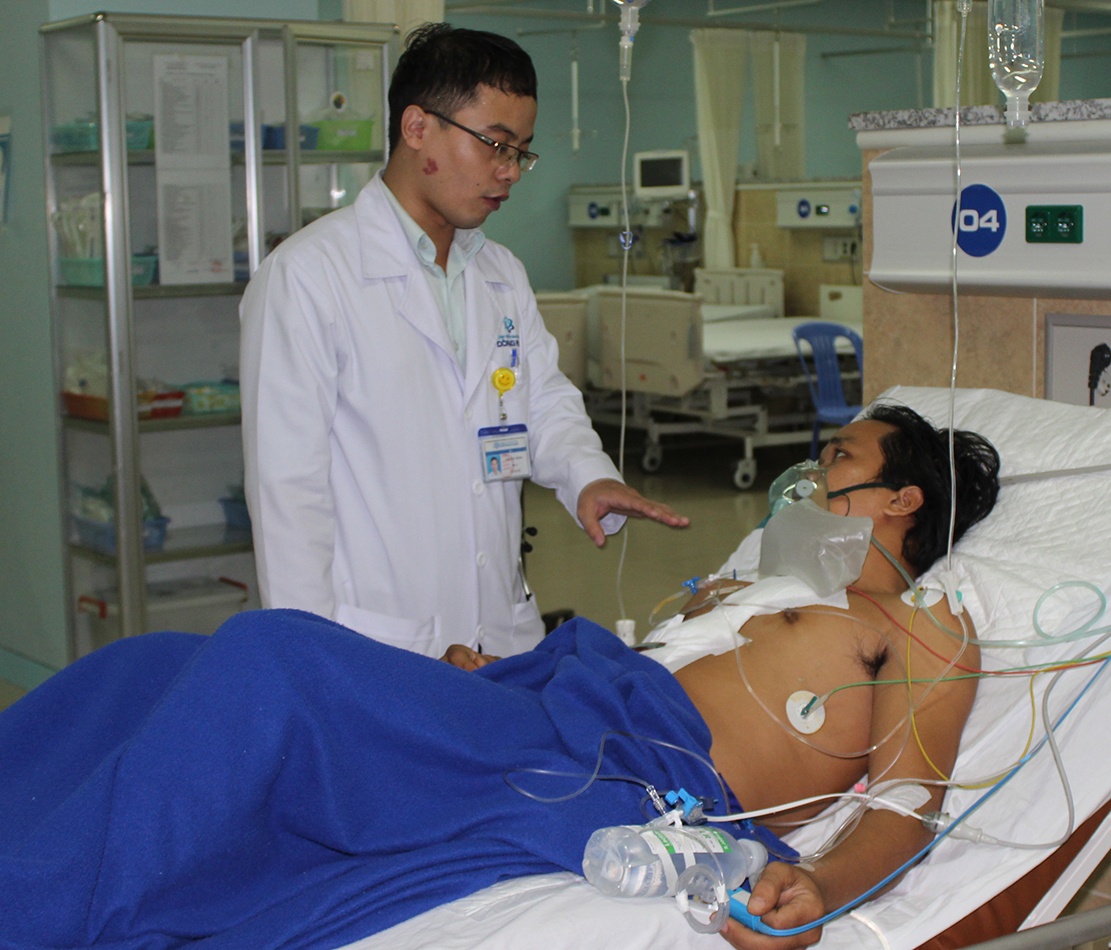
Một bệnh nhân người Nhật, 70 tuổi được Bệnh viện FV chuyển đến Bệnh viện Chợ Rẫy vào 21h đêm giao thừa 2017. Các bác sĩ Bệnh viện Chợ Rẫy được thông báo trước bệnh nhân bị bóc tách động mạch chủ. Ông phát bệnh tim khi vừa đến sân bay Tân Sơn Nhất.
Trực đêm hôm ấy, BS Nguyễn Thái An, Trưởng khoa Hồi sức Phẫu thuật tim, Bệnh viện Chợ Rẫy đã nhận định ngay bệnh nhân cần mổ gấp nếu không sẽ nguy hiểm đến tính mạng. “Thời gian vàng để can thiệp và cứu sống bệnh nhân có bệnh lý bóc tách động mạch chủ chỉ là 48 giờ phát bệnh. Nhận thấy bệnh nhân không còn nhiều thời gian nữa, tôi gọi điện xin ý kiến ban giám đốc bệnh viện can thiệp ngay, bỏ qua các thủ tục hành chính và các xét nghiệm, chẩn đoán thông thường”.
Thông thường, để thực hiện ca phẫu thuật tim, bệnh nhân phải tiến hành rất nhiều các xét nghiệm, chẩn đoán hình ảnh. Thế nhưng, 22h đêm giao thừa đó, chỉ sau một tiếng nhập viện, các bác sĩ khoa Hồi sức Phẫu thuật tim của Bệnh viện Chợ Rẫy đã tiến hành ca mổ thay toàn bộ quai động mạch chủ cho bệnh nhân người Nhật này. Khi các bác sĩ buông dao mổ là lúc đất trời đã chuyển giao sang năm mới. Ca mổ thành công tốt đẹp, bệnh nhân tỉnh táo và xin xuất viện để về nước sau 6 ngày phẫu thuật.
BS Phạm Thanh Việt cho biết bệnh nhân người Nhật này là một trong số những bệnh nhân được mổ theo quy trình mà các bác sĩ mượn tạm tên là “báo động đỏ”. Cũng tương tự như quy trình báo động đỏ của TP, bệnh nhân nhập viện trong trường hợp cần can thiệp gấp sẽ được bỏ qua các thủ tục hành chính cần thiết.
Nhiều bệnh nhân phải can thiệp ngay tại phòng mổ của khoa Cấp cứu mà không có thời gian chuyển lên phòng mổ của bệnh viện vì nếu chuyển đi, bệnh nhân có thể tử vong. Nhiều bệnh nhân không kịp gây mê, hồi sức, phải vừa can thiệp phẫu thuật vừa hồi sức.
Theo BS Việt, quy trình chưa kịp đặt tên này xưa nay đã áp dụng từ lâu và cứu sống rất nhiều bệnh nhân nguy kịch. Trong năm 2016, có 10 bệnh nhân thoát chết trong gang tấc nhờ áp dụng quy trình này. Và chỉ 2 tháng đầu năm 2017, đã có 7 bệnh nhân nguy kịch, tính mạng “ngàn cân treo sợi tóc” được cứu sống.
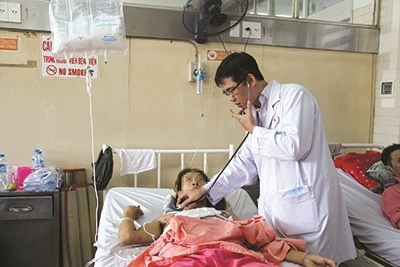 |
| BS Bình khám cho một bệnh nhân từng được mổ theo quy trình khẩn cấp Ảnh: V.Q. |
Bác sĩ không kịp sát trùng
BS Nguyễn Hòa Bình, phó Khoa Ngoại lồng ngực, Bệnh viện Chợ Rẫy kể lại mới đây, các bác sĩ đã phải thực hiện một ca mổ cho bệnh nhân ngay tại phòng mổ cấp cứu. Thời gian thực hiện ca mổ được tính bằng phút.
Bệnh nhân là nam, sinh năm 1985, được đưa vào khoa Cấp cứu của bệnh viện trong tình trạng mạch và huyết áp gần như bằng 0. Bệnh viện tuyến dưới thông báo bệnh nhân vừa bị một chiếc container đâm ép vào lồng ngực. Các bác sĩ khoa Cấp cứu không dám đẩy bệnh nhân lên khoa Ngoại lồng ngực vì có thể bệnh nhân sẽ tử vong ngay trên đường đi. Bác sĩ vừa tiến hành hồi sức cho bệnh nhân vừa gọi cho bác sĩ khoa Ngoại lồng ngực xuống trợ giúp.
BS Hòa Bình cho biết: “Nhận thấy bệnh nhân có tổn thương lớn ở tim phổi, chúng tôi nghĩ không thể đợi bệnh nhân hồi sức xong mới phẫu thuật mà cần can thiệp gấp. Bệnh nhân cũng được bỏ qua bước chẩn đoán hình ảnh thông thường. Khi mở ngực bệnh nhân, đúng như dự đoán, chúng tôi thấy bệnh nhân bị tổn thương tĩnh mạch - nơi dẫn máu về tim. Phổi và tim bệnh nhân chứa đầy máu, theo ước tính khi đó phải 2 lít. Chúng tôi làm sạch vết thương và khâu lại”.
Theo BS Bình, kỹ thuật không khó nhưng điều làm nên thành công cho ca bệnh có tổn thương lớn ở tim như thế này là tốc độ. Bác sĩ phải tận dụng từng giây phút vàng bạc để cứu bệnh nhân. Sau ca phẫu thuật “thần tốc", bệnh nhân đã qua cơn nguy kịch, sức khỏe ổn định và đã xuất viện khỏe mạnh.
Tương tự, từ đầu năm đến nay, khoa Ngoại lồng ngực cũng can thiệp cho 2 thanh niên thế hệ 9x nhập viện trong tình trạng có vết thủng tim. Cả 2 đều được can thiệp ở ngay phòng mổ của khoa Cấp cứu. “Chúng tôi thậm chí không kịp thực hiện các thao tác sát trùng thông thường, bởi tính mạng bệnh nhân tính bằng phút, cần ưu tiên cứu tính mạng trước”, bác sĩ Bình kể.
Làm “chứng minh” cho quy trình
BS Trương Thế Hiệp - Phó khoa Cấp cứu, người gắn bó 25 năm với Bệnh viện Chợ Rẫy - cho biết thực chất quy trình can thiệp cho bệnh nhân như những ca bệnh trên đã được bệnh viện áp dụng từ rất lâu nay. “Tôi nghĩ quy trình đã đủ 18 tuổi, đã trưởng thành và giờ cần làm chứng minh cho nó”, BS Hiệp dí dỏm so sánh.
Hiện tại, khoa Cấp cứu của Bệnh viện Chợ Rẫy được xem là nơi “đầu sóng ngọn gió”. Đây là điểm tiếp nhận những ca cấp cứu nặng nhất của khu vực phía Nam. Năm 2016, trung bình mỗi ngày có khoảng 250 lượt bệnh nhân cấp cứu thì sang năm 2017, mỗi ngày có đến 350 bệnh nhân cấp cứu. Trong đó, 2/3 bệnh nhân phải nhập viện điều trị nội trú và 10% phải chuyển mổ cấp cứu theo quy trình báo động đỏ.
BS Phạm Thanh Việt cho biết bệnh nhân nằm trong quy trình mổ khẩn cấp như thế này đa phần là nhưng bệnh nhân bị bệnh lý tim, tổn thương tim phổi, có vết thương tim, bị đột quỵ… Đây là những ca có tỷ lệ tử vong rất rất cao. Do vậy, vai trò của bác sĩ trưởng tour trực cấp cứu vô cùng quan trọng. BS phải là người có kinh nghiệm, đánh giá được tình trạng nguy kịch của bệnh nhân và mời được đúng bác sĩ chuyên khoa mới có thể cứu sống bệnh nhân.
“Do tính hiệu quả của quy trình này, chúng tôi nghĩ rằng cần đặt cho nó một cái tên và được chuẩn hóa lại để nhiều bệnh nhân được cứu sống hơn. Ở quy trình này, tốc độ là thứ quan trọng nhất và nếu phối hợp tốt với các bệnh viện tuyến dưới thì sẽ rất hiệu quả.
Ví dụ, một bệnh nhân bị thủng tim nhập viện ở tuyến tỉnh, bệnh viện tỉnh không can thiệp được mà chuyển cho chúng tôi thì nên trao đổi và thông báo trước tình trạng bệnh để bác sĩ trên này nắm được và có sự chuẩn bị tốt hơn. Khi bệnh nhân đến, chúng tôi chỉ can thiệp mà không tốn thêm một phút nào, cơ hội nào cứu sống bệnh nhân”.