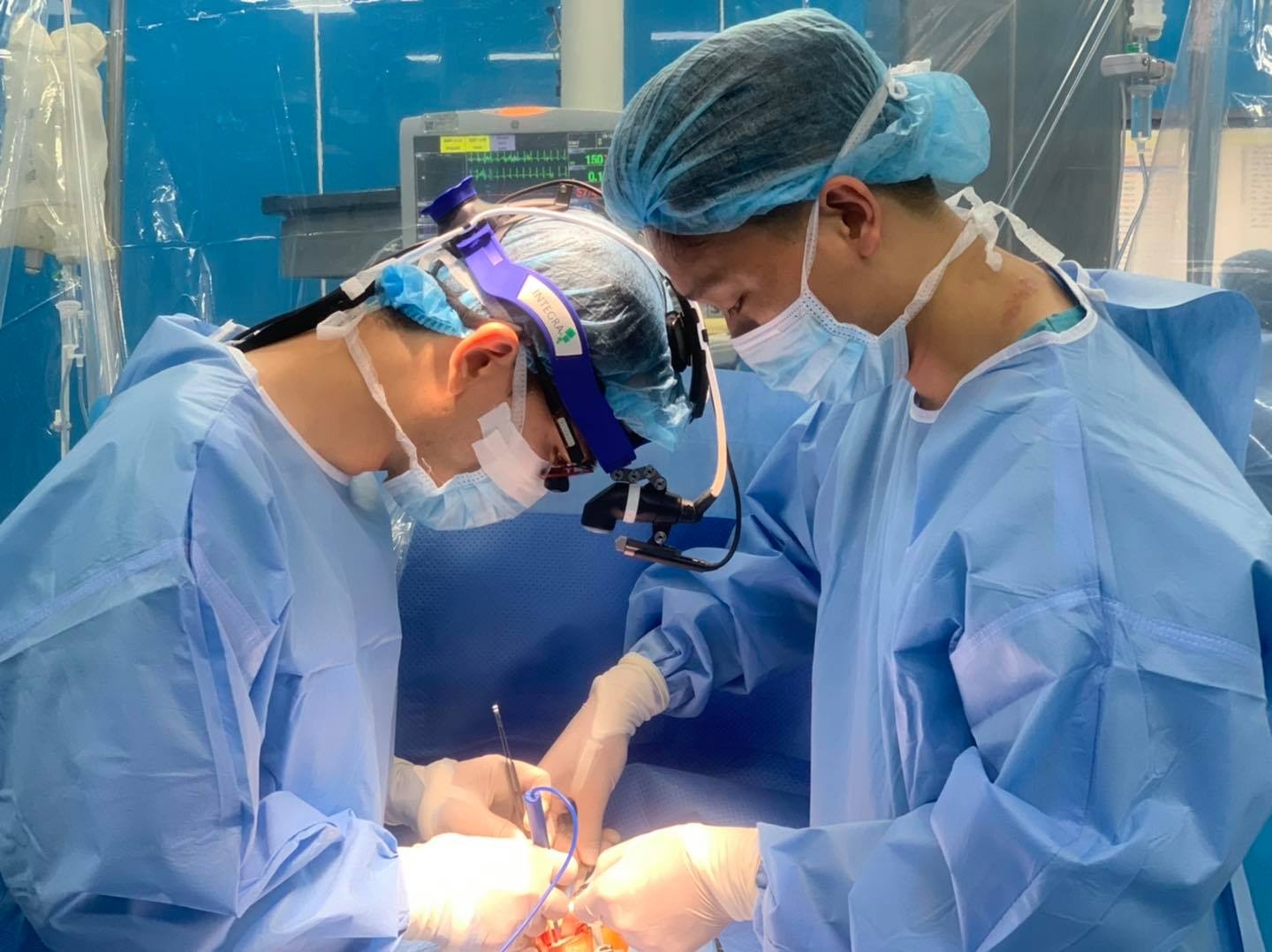
Các bác sĩ Bệnh viện Nhi Trung ương (Hà Nội) vừa ghép thận thành công cho bé N.M.T. (nam, 11 tuổi, ở Hà Nội) bị suy thận giai đoạn cuối do hội chứng thận hư kháng thuốc có đột biến gene WT1. Ca ghép thận thành công đánh dấu bước ngoặt mới trong kỹ thuật điều trị bệnh lý suy thận của các bác sĩ Bệnh viện Nhi Trung ương.
Bé T. được ghép thận từ người cho sống. Ca phẫu thuật kéo dài 8 giờ đồng hồ. Đây là ca phẫu thuật đầu tiên tại Bệnh viện Nhi Trung ương với trẻ bị suy thận giai đoạn cuối do đột biến gen WT1 hiếm gặp. Ca phẫu thuật ghép thận phức tạp, đòi hỏi sự phối hợp chặt chẽ của ê-kíp và các chuyên khoa Nội tiết, Thận.
Trước đây, những bệnh nhân đã từng ghép thận không cần phải cắt thận. Tuy nhiên, với trường hợp cháu T., ê-kíp phải cùng lúc cắt hai thận và tinh hoàn (bị loạn sản) hai bên để tránh nguy cơ ung thư hóa thận và tuyến sinh dục do đột biến gen WT1. Sau đó, các bác sĩ mới ghép thận cho bệnh nhi.
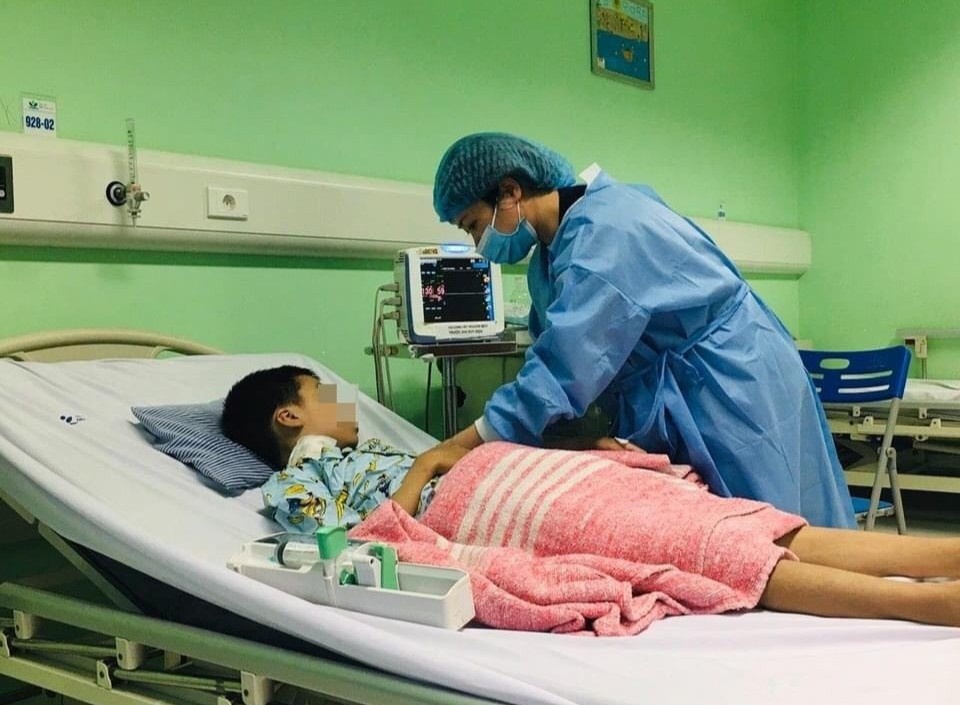 |
| Sức khỏe của bé T. đã tạm thời ổn định, chờ ngày xuất viện. Ảnh: BVCC. |
Chưa kể, bé T. đã bị vô niệu 2 năm nên bàng quang rất nhỏ chỉ tương đương với trẻ một tuổi. Niệu đạo đã tạo hình cũ rất khó khăn để đặt ống dẫn lưu theo dõi nước tiểu sau ghép. Tuy nhiên, sau nhiều giờ nỗ lực, ca phẫu thuật đã thành công.
Hiện tại, sau 9 ngày ghép thận, sức khỏe của bé T. tạm thời ổn định. Bé ăn uống bình thường, tiếp tục được theo dõi tại khoa Thận và Lọc máu và sẽ xuất viện trong thời gian tới.
Trước đó, theo lời kể của gia đình, bé T. đã mổ tinh hoàn ẩn lúc 2 tuổi. Lên 6 tuổi, bé phải trải qua phẫu thuật dị tật lỗ tiểu thấp 2 với niệu đạo tạo hình 8 cm. Từ khi phẫu thuật đến năm 9 tuổi, bé không có biểu hiện gì bất thường.
Tuy nhiên, đến đầu năm 2018, thỉnh thoảng bé bị sưng mắt hai bên mỗi khi ngủ dậy. Gia đình nghĩ đây chỉ là triệu chứng thông thường của trẻ con khóc hoặc mới ngủ dậy nên không cho con đi khám.
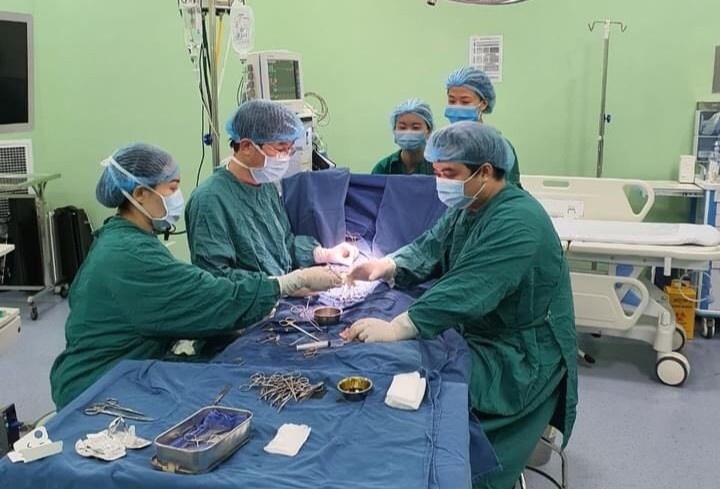 |
| Ca ghép thận cho bé T. là cuộc phẫu thuật phức tạp. Ảnh: BVCC. |
Sau một thời gian, tình trạng mắt sưng nhiều hơn, gia đình đưa bé đi khám và được chẩn đoán bị hội chứng thận hư kháng thuốc, không đáp ứng điều trị các thuốc ức chế miễn dịch điều trị thông thường dẫn đến suy thận mạn.
Đầu năm 2020, bệnh nhi phải chạy thận nhân tạo chu kỳ 3 lần/tuần. Tiến sĩ, bác sĩ Nguyễn Thu Hương - Trưởng khoa Thận và lọc máu, Bệnh viện Nhi Trung ương, cho biết: “Nếu không được thay thế thận, bé sẽ phải chạy thận nhân tạo suốt đời”. Việc chạy thận nhân tạo kéo dài làm tăng nguy cơ ảnh hưởng chức năng tim mạch, chất lượng sống của trẻ, nguy hiểm đến tính mạng bệnh nhân, tổn hại nhiều về kinh tế cho gia đình bệnh nhi.
Kết quả phân tích gene cho thấy em bị chứng thận hư dẫn đến suy thận do đột biến gene WT1. Theo tiến sĩ, bác sĩ Vũ Chí Dũng, Trưởng khoa Nội tiết - Chuyển hóa và Di truyền, WT1 là gene ức chế u nguyên bào thận, đóng vai trò trong quá trình biệt hóa tuyến sinh dục từ mầm sinh dục ban đầu từ trong thời kỳ bào thai.
Gene WT1 cũng tham gia vào quá trình cấu tạo của thận. Đột biến của gen WT1 sẽ gây nhiều bệnh cảnh khác nhau, trong đó có hội chứng thận hư, dẫn đến suy thận. Trẻ bị đột biến gen WT1 có nguy cơ cao tiến triển thành u nguyên bào thận và ung thư tuyến sinh dục vì tuyến sinh dục không được biệt hóa hoàn chỉnh và bị loạn sản.
“Việc phát hiện đột biến gene có giá trị rất lớn trong việc điều trị cho trẻ bị hội chứng thận hư kháng thuốc, đặc biệt là trẻ có chỉ định ghép thận. Do đó, trẻ sau khi được chẩn đoán mắc hội chứng thận hư kháng thuốc cần được làm xét nghiệm gene sớm”, tiến sĩ Dũng khuyến cáo.
Trẻ đến tuổi dậy thì sẽ được dùng hormone testoteron thay thế để phát triển các đặc tính sinh dục thứ phát và nâng cao chất lượng sống.