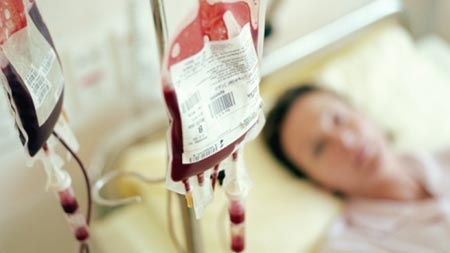
Tình trạng kho lưu trữ máu của Viện Huyết học Truyền máu Trung ương đang dần cạn kiệt khiến hàng ngàn bệnh nhân điều trị tại đây phải đối mặt với cái chết vì thiếu máu. Trong đó có những đứa trẻ mắc Thalassemia - hội chứng tan máu bẩm sinh.
Những đứa trẻ suốt đời phải sống nhờ bệnh viện
Cùng là bệnh nhân song những đứa trẻ tại Trung tâm Thalassemia, Viện Huyết học - Truyền máu Trung ương, thân thiết với nhau hơn bình thường bởi các em gặp nhau không chỉ 1-2 lần mà thậm chí cả đời phải ở cùng bệnh viện để điều trị căn bệnh này.
Gần 6 năm cùng cháu điều trị tại trung tâm này, bà Dương Thị Thúy (Hiệp Cường, Hưng Yên) chia sẻ bé Nguyễn Văn Phú (6 tuổi) ngay khi sinh ra rất kháu khỉnh, tăng cân nhanh, ăn khỏe. Thế nhưng niềm vui chưa được bao lâu, em trở nên xanh xao, bụng, gan to hơn bình thường.
Kể từ lúc phát hiện mắc căn bệnh Thalassemia, cứ một tháng một lần, gia đình lại phải đưa bé ra Hà Nội điều trị. Bệnh nhi này mắc bệnh thể nặng, nên thời gian nằm viện còn nhiều hơn ở nhà.
Cùng chung phòng với Phú là cậu bé Lương Đình Khiêm (Lục Yên, Yên Bái), từ khi vừa tròn 18 tháng tuổi, em đã phải gắn bó với trung tâm này. Mẹ Khiêm tâm sự 10 năm qua, mỗi một tháng, mẹ con chị lại xuống Hà Nội điều trị ít nhất 10 ngày, có khi tới 3 tuần. Lần này, bé Khiêm đang được thải sắt gần 3 tuần song chưa được xuất viện vì vẫn đang sốt.
Do phải nằm viện trong thời gian dài, nên các bé không thể đến trường. Vì vậy, dù đã 11 tuổi nhưng Khiêm vẫn chưa thể viết được tên của mình.
Thalassemia nguy hiểm ra sao?
Trao đổi với Zing.vn, thạc sĩ, bác sĩ Vũ Hải Toàn, Phó giám đốc Trung tâm Thalassemia, Viện Huyết học và Truyền máu Trung ương, cho biết Thalassemia hay còn có tên gọi là bệnh tan máu bẩm sinh, thiếu máu huyết tán, là bệnh lý của tế bào hồng cầu trong máu.
Bệnh thường có nhiều biểu hiện phụ thuộc vào mức độ và thể loại. Nếu ở thể rất nặng sẽ gặp chứng phù thai, khiến thai chết lưu.
Ở thể nặng, bệnh nhân có triệu chứng thiếu máu nặng, thường được phát hiện khi trẻ 4-5 tháng tuổi. Nếu được truyền máu đầy đủ, bệnh nhi có thể vẫn phát triển bình thường đến khoảng 10 tuổi.
Sau độ tuổi này, trẻ gặp nhiều biến chứng do tăng sinh hồng cầu và ứ đọng sắt quá nhiều trong cơ thể như biến dạng xương (hộp sọ to, bướu trán, bướu đỉnh, hai gò má cao, mũi tẹt, răng cửa vẩu, dễ bị gãy xương); da xỉn màu, củng mạc mắt vàng; lách, gan to; sỏi mật; dậy thì muộn.
Ngoài 20 tuổi, bệnh nhân còn có thêm các biến chứng suy tim, rối loạn nhịp tim, đái tháo đường, xơ gan.
Ở thể trung bình, biểu hiện thiếu máu xuất hiện muộn hơn. Khoảng 4-6 tuổi trẻ mới cần phải truyền máu tuy nhiên nếu không điều trị đầy đủ và kịp thời, người bệnh cũng xuất hiện các biến chứng nặng như trên.
Bác sĩ Toàn cho hay bệnh nhân buộc phải truyền máu suốt đời và cần sự theo dõi chặt chẽ của bác sĩ chuyên khoa. Khoảng cách giữa các lần điều trị dài hay ngăn tùy theo mức độ nặng nhẹ của bệnh. Thông thường bệnh nhân đều phải điều trị tại bệnh viện hàng tháng.
Khi việc truyền máu không hiệu quả hoặc lách quá to gây đau và ảnh hưởng đến sinh hoạt, bệnh nhân sẽ được cắt lách. Ngoài ra, bác sĩ có thể sử dụng phương pháp ghép tế bào gốc tạo máu được áp dụng với bệnh nhân mức độ nặng. Song việc tìm được người cho tế bào gốc phù hợp không hề dễ dàng.
Trao đổi thêm về căn bệnh này, GS.TS Nguyễn Anh Trí -Viện trưởng Viện Huyết học - Truyền máu Trung ương cho hay hiện tại viện đang điều trị cho khoảng 1.500 bệnh nhân Thalassemia. Ông nhấn mạnh: “Căn bệnh này đã và đang để lại nhiều biến chứng nặng nề cho người bệnh và làm thoái hóa giống nòi. Nó gây ra những hệ lụy như tốn kém về mặt kinh tế, đau đớn về mặt thể chất, ảnh hưởng về mặt thể lực, trí tuệ”.
Đối với bệnh nhân Thalassemia, máu không có tác dụng giành giật sự sống như người bị tai nạn, băng huyết, nhưng lại có ý nghĩa lâu dài. Nếu không được truyền máu, bệnh nhân sẽ gặp phải biến chứng trầm trọng như suy tim, gan, thận, rất dễ dẫn đến tử vong.
 |
| Bác sĩ Vũ Hải Toàn tư vấn cho những người đến xét nghiệm kiểm tra gen bệnh Thalassemia. |
Chúng ta đều có thể đang mang gen bệnh?
Theo bác sĩ Vũ Hải Toàn, Thalassemia không phải là bệnh lây nhiễm như các lao, viêm gan mà có tính chất di truyền từ cha mẹ sang con. Mỗi năm có thêm 2.000 trẻ sơ sinh mắc bệnh và khoảng 20.000 người cần được điều trị.
Đáng lo ngại, tại Việt Nam, khoảng 9-10 triệu người mang gen bệnh, đe dọa khả năng sinh con sẽ mắc căn bệnh nguy hiểm này.
“Những trường hợp này thông thường không phải điều trị và sống như người bình thường khác. Song họ cần phải được tư vấn trước khi kết hôn sau này để tránh không sinh ra con mắc Thalassemia mức độ nặng. Đặc biệt, họ cần tránh có con với người cùng gen bệnh”, bác sĩ Toàn cho biết.
Theo đó, nếu hai người mang gen bệnh kết hôn với nhau, khi sinh con có 25% khả năng mắc Thalassemia mức độ nặng; 50% khả năng sinh con bị bệnh mức độ nhẹ hoặc là người mang gen; chỉ có 25% khả năng con bình thường.
Bác sĩ Toàn cho biết hiện mỗi ngày tại Trung tâm Thalassemia, Viện Huyết học và Truyền máu Trung ương có khoảng 25-30 người đến làm xét nghiệm kiểm tra gen và tư vấn về Thalassemia. Đây là một dấu hiệu đáng mừng giúp hạn chế sự nhân rộng của căn bệnh nguy hiểm này trong xã hội.
Bác sĩ khuyến cáo mọi người nên đến các cơ sở y tế để khám bệnh khi có bất kỳ một trong các biểu hiện như mệt mỏi, yếu cơ, thở nông, da vàng, nước tiểu sẫm màu, biến dạng xương, chậm phát triển thể chất, lách to; hoặc có các yếu tố nguy cơ như trong gia đình có người mắc Thalassemia hoặc sống trong vùng có tỷ lệ bệnh cao.