
|
|
Ung thư tuyến tiền liệt hay còn gọi là ung thư tiền liệt tuyến (UTTLT) là một trong những bệnh ung thư hay gặp nhất ở nam giới. Ảnh: Elnuevodia. |
BS Nguyễn Duy Hoàng, khoa Giải phẫu bệnh lý, Trung tâm Xét nghiệm, Bệnh viện Trung ương Quân đội 108, Hà Nội, cho biết tuyến tiền liệt là một cơ quan của nam giới, vị trí nằm ngay phía dưới cổ bàng quang, nơi bắt đầu của niệu đạo. Ung thư tuyến tiền liệt hay còn gọi là ung thư tiền liệt tuyến (UTTLT) là một trong những bệnh ung thư hay gặp nhất ở nam giới.
Theo ghi nhận của Globocan, năm 2018, Việt Nam chỉ phát hiện 3.959 ca mắc mới nhưng có tới 1.873 ca tử vong do UTTLT. Điều này có thể được giải thích là do việc tầm soát ung thư tuyến tiền liệt tại Việt Nam chưa được quan tâm đúng mức. Do đó, các ca mắc mới đa phần ở giai đoạn muộn, tỷ lệ tử vong còn cao.
Cũng như tất cả loại ung thư khác, sự tăng sinh của những tế bào bị đột biến gene nhiều lần được xem là nguyên nhân gây ra UTTLT. Tuy nhiên, qua những thống kê dịch tễ học, người ta nhận thấy có một số yếu tố nguy cơ như sau:
- Tuổi càng cao càng dễ bị UTTLT.
- Tiền sử gia đình có người mắc UTTLT.
- Những người mà điều kiện làm việc tiếp xúc nhiều với các chất phóng xạ.
- Ăn nhiều thịt, mỡ động vật, các thực phẩm giàu năng lượng.
- Phì đại tiền liệt tuyến cũng góp phần trong UTTLT.
- Những người thắt ống dẫn tinh sẽ tăng nguy cơ UTTLT hơn người bình thường sau 20 năm.
Dấu hiệu lâm sàng
Theo BS Nguyễn Duy Hoàng, bạn có thể gặp các triệu chứng tại chỗ và triệu chứng toàn thân:
Triệu chứng tại chỗ:
- Bí đái gặp 20-25%.
- Đau lưng, đau chân gặp 20-40%
- Đái máu gặp 10-15%.
- 47% bệnh nhân mắc ung thư tiền liệt tuyến không có triệu chứng.
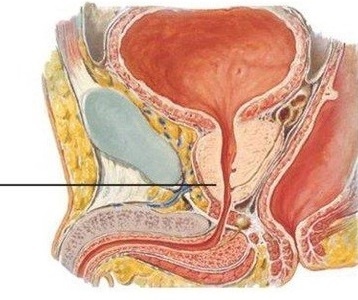 |
| Vị trí tuyến tiền liệt. Ảnh: BSCC. |
Triệu chứng toàn thân:
- Sút cân, ăn mất ngon
- Đau xương hoặc gãy xương bệnh lý
- Đau phù chi dưới
- Suy thận nếu ung thư tiền liệt tuyến xâm lấn hai lỗ niệu quản và các hạch sau phúc mạc.
Phương pháp để chẩn đoán
Vị chuyên gia này cho hay khám tuyến tiền liệt qua trực tràng có thể phát hiện thấy tiền liệt tuyến có nhân rắn, các thùy không đối xứng, mật độ không đều hoặc tiền liệt tuyến rắn chắc không còn ranh giới rõ ràng với tổ chức xung quanh.
Xét nghiệm máu PSA - một loại kháng nguyên đặc hiệu của tiền liệt tuyến (PSA trong máu bình thường thay đổi từ 0-4 ng/ml). PSA tăng có giá trị gợi ý biến đổi do ung thư.
Siêu âm qua đường bụng hoặc siêu âm nội trực tràng có giá trị chẩn đoán tương đối đặc hiệu.
Sinh thiết tuyến tiền liệt là xét nghiệm quan trọng nhất để chẩn đoán một trường hợp mắc UTTLT hay không, được chỉ định khi kết quả sàng lọc nghi ngờ có sự tồn tại của ung thư. Sinh thiết tiền liệt tuyến giúp đánh giá độ biệt hóa tế bào qua vi thể. Độ biệt hóa có ý nghĩa tiên lượng rất rõ rệt. Tỷ lệ di căn hạch chiếm khoảng 20-30% các ung thư tiền liệt tuyến. Tuy nhiên, ung thư tuyến tiền liệt hay di căn vào xương, phổi và đôi khi gặp di căn ở gan.
Một số xét nghiệm khác giúp chẩn đoán giai đoạn bệnh như: Chụp cắt lớp vi tính, chụp cộng hưởng từ, chụp xạ hình xương, chụp PET/CT.
 |
| Cũng như tất cả loại ung thư khác, sự tăng sinh của những tế bào bị đột biến gene nhiều lần được xem là nguyên nhân gây ra UTTLT. Ảnh: Erekcija. |
Các phương pháp điều trị ung thư tuyến tiền liệt
Theo thạc sĩ, bác sĩ nội trú Phạm Anh Đức, khoa Xạ trị, Bệnh viện Ung bướu Hà Nội, ở giai đoạn sớm, bệnh nhân chủ yếu được phẫu thuật. Tuy nhiên, việc này đòi hỏi phẫu thuật viên có kinh nghiệm. Nếu cắt bỏ khối u rộng rãi, tỷ lệ sống còn sau phẫu thuật tới trên 90%.
Ngoài ra, người bệnh cũng có thể xạ trị. Xạ trị có 2 phương pháp:
- Xạ ngoài, đặc biệt là xạ trị gia tốc với ống chuẩn trục đa lá tạo ra được lui bệnh cũng tương tự phẫu thuật.
- Phương pháp xạ trị áp sát dùng các nguồn phóng xạ cắm vào tuyến tiền liệt cũng tạo ra được sự đáp ứng tương tự xạ trị từ xa.
Phương pháp điều trị nội tiết hiện nay được ưa dùng. Đơn giản nhất là cắt tinh hoàn, ít tốn kém, làm giảm được 95% nồng độ testosterol trong máu. Ở phương Tây, việc cắt tinh hoàn khó được chấp nhận.
Chúng ta cũng có những phương pháp điều trị nội khoa bằng thuốc nội tiết thay thế cho cắt tinh hoàn như sử dụng estrogen, progesterol, chất kháng androgen và thuốc ngăn chặn sản xuất testosterol.
Một số phương pháp khác như phá hủy tuyến tiền liệt bằng đông lạnh qua đường trực tràng( ít được ứng dụng ở nước ta) và hóa chất bằng (những thuốc mới cũng đã được thử nghiệm nhưng hiệu quả chưa rõ rệt).
Các phương pháp điều trị sẽ được quyết định dựa vào chẩn đoán xác định ung thư, chẩn đoán giai đoạn bệnh được tiến hành trước đó.
"Hiện nay, hai phương pháp điều trị chủ yếu và rất hữu hiệu là phẫu thuật và xạ trị. Bệnh có thể chữa khỏi hoàn toàn nếu được phát hiện sớm và điều trị kịp thời chỉ bằng hoặc phẫu thuật hoặc xạ trị. Phương pháp phẫu thuật triệt để là cắt toàn bộ tiền liệt tuyến qua mổ mở hoặc qua nội soi. Biến chứng phẫu thuật có thể gặp là tiểu không kiểm soát và rối loạn cương", bác sĩ Anh Đức cho hay.
Với giai đoạn sớm, kết quả điều trị của phẫu thuật và xạ trị khá tương đồng. Tuy nhiên, xạ trị tỏ ra ưu thế hơn vì tỷ lệ biến chứng thấp hơn. Đặc biệt, xạ trị được xem là chọn lựa ưu tiên cho những bệnh nhân lớn tuổi, thường có những bệnh lý nội khoa kèm theo (tim mạch, hô hấp, đái tháo đường...) gây trở ngại cho việc phẫu thuật.
Ở giai đoạn muộn, khi tế bào ung thư đã lan vào các cơ quan lân cận, hạch chậu, hoặc di căn xa, việc điều trị trở nên phức tạp hơn và thường đòi hỏi kết hợp nhiều phương thức điều trị như phẫu thuật, xạ trị, nội tiết tố liệu pháp và đôi khi cả hóa chất.
Tóm lại, nam giới lớn tuổi, có các yếu tố nguy cơ của UTTLT cần đi khám sàng lọc (thử PSA, khám tuyến tiền liệt) để phát hiện sớm nếu mắc UTTLT. Đối với các trường hợp đã chẩn đoán UTTLT, nếu ở giai đoạn sớm điều trị tốt nhất là phẫu thuật, xạ trị được áp dụng ở một số trường hợp. Điều trị nội tiết khi không còn chỉ định phẫu thuật và cho những trường hợp đã thất bại sau khi phẫu thuật hoặc xạ trị.
Cuốn sách bên bờ sự sống
Ngành y là ngành luôn chứng kiến ranh giới sự sống - cái chết của người khác, nhưng Khi hơi thở hóa thinh không lại là một cuốn sách đặc biệt khi nó là khoảnh khắc đối diện cái chết của người viết trong cả vai trò bác sĩ lẫn bệnh nhân. Cuốn hồi ký được bác sĩ thần kinh Paul Kalanithi viết khi căn bệnh ung thư trở nặng, anh ngồi trên xe lăn và nhớ về những tháng ngày cống hiến cho ngành y.


